Conference Report
Evidence 2018;10(3): e1000179 doi: 10.4470/E1000179
Pubblicato: 19 marzo 2018
Copyright: © 2018 Cartabellotta. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
Con il 2° Rapporto sulla sostenibilità del Servizio Sanitario Nazionale (1) (SSN) la Fondazione GIMBE ha ribadito con fermezza che, pur in assenza di un disegno occulto di smantellamento e privatizzazione del SSN, manca un preciso programma politico finalizzato a salvare la sanità pubblica. In particolare, la XVII legislatura per la sanità è stata caratterizzata da un insolito paradosso. Da un lato, un’intensa attività legislativa e programmatoria ha posto numerose pietre miliari per l’evoluzione del SSN: dal DPCM sui nuovi livelli essenziali di assistenza (LEA) al DM sulla responsabilità professionale, dal decreto sull’obbligo vaccinale all’albo nazionale per i direttori generali, dal patto per la sanità digitale ai fondi per i farmaci innovativi, dal piano nazionale della cronicità a quelli della prevenzione e della prevenzione vaccinale, dal DM 70/2015 al decreto sui piani di rientro degli ospedali, dal biotestamento al DDL Lorenzin che regolamenta ordini professionali e sperimentazioni cliniche. D’altro canto, la legislatura è trascorsa sotto il segno di un imponente definanziamento che, oltre a determinare la progressiva retrocessione rispetto ad altri paesi Europei, sta minando seriamente l’erogazione dei LEA, mettendo in luce il drammatico scollamento tra esigenze di finanza pubblica e programmazione sanitaria. Infine, dopo la bocciatura del referendum costituzionale, nessun passo in avanti è stato fatto per migliorare la governance di 21 differenti sistemi sanitari, anzi si sono moltiplicate le richieste di maggiore autonomia da parte delle Regioni.
In questo contesto, si è fatto largo un inaccettabile paradosso. Da un lato i risultati del nostro SSN vengono continuamente osannati facendo riferimento a classifiche obsolete (il 2° posto dell’OMS su dati 1997), oppure inversamente correlate al livello di finanziamento (il 3° posto di Bloomberg), trascurando che nei paesi industrializzati solo il 10% degli esiti di salute dipende dalla qualità del sistema sanitario. Dall’altro non vengono valutate in maniera sistematica tutte le criticità che condizionano la sostenibilità del SSN: l’imponente definanziamento condizionato da esigenze di finanza pubblica, l’aumento delle diseguaglianze sociali e territoriali, la progressiva riduzione dell’aspettativa di vita in buona salute e libera da disabilità, l’inadeguatezza degli interventi nelle Regioni in piano di rientro che hanno peggiorato l’erogazione dei servizi sanitari, l’aumento dell’età media e della demotivazione dei professionisti sanitari, la limitata implementazione di alcune disruptive innovation, in particolare informatizzazione e tecnologie digitali, gli scarsi investimenti in prevenzione, la limitata governance dell’intermediazione assicurativo-finanziaria che ha progressivamente spianato la strada alla soluzione del “secondo pilastro”.
Nella consapevolezza che le attività di un’organizzazione indipendente finalizzate a informare il Paese sulla salute, l’assistenza sanitaria e la ricerca biomedica possono determinare importanti benefici sociali ed economici, la Fondazione GIMBE durante l’intera legislatura ha esercitato un’attività continua di sensibilizzazione pubblica, monitoraggio e reporting sulla necessità di tutelare un servizio sanitario pubblico equo e universalistico. Dal lancio della campagna #salviamoSSN (2) alla richiesta (inevasa) di un logo per il SSN, dalla pubblicazione annuale del “Rapporto sulla sostenibilità del SSN” all’istituzione dell’Osservatorio GIMBE (3) che monitora in maniera continua e sistematica azioni e responsabilità di tutti gli stakeholder della sanità. Parallelamente, la Fondazione GIMBE ha sostenuto rilevanti iniziative volte a migliorare l’integrità e la rilevanza della ricerca biomedica al fine di integrare i gap di conoscenza del SSN con il processo di governance e finanziamento della ricerca. Infine, considerato che il diritto costituzionale alla tutela della salute è un diritto civile che la politica deve garantire a tutti cittadini, senza essere condizionata da ideologie partitiche, la Fondazione GIMBE ha realizzato un monitoraggio indipendente di tutti i programmi elettorali delle proposte relative a sanità, welfare e ricerca (4). Da tale monitoraggio è emerso che nessun partito ha predisposto un piano per tutelare il SSN intervenendo sulle principali determinanti della crisi di sostenibilità: definanziamento, “paniere” LEA troppo ampio, sprechi e inefficienze, deregulation della sanità integrativa, diseguaglianze regionali e locali.
Considerato che non potrà essere il futuro a prendersi cura del SSN, la Fondazione GIMBE ha elaborato un preciso “piano di salvataggio” (figura), in 12 punti.
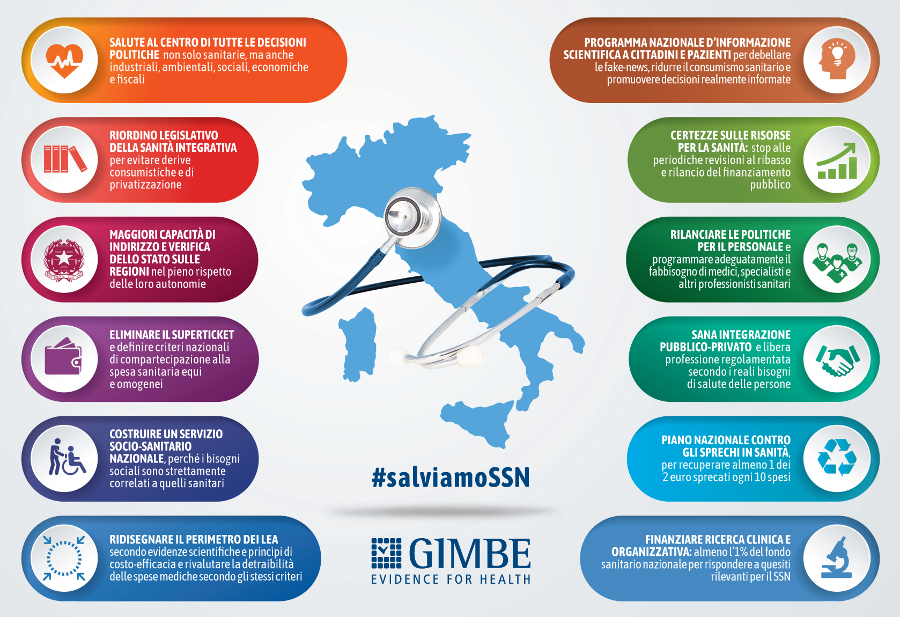
1. Salute al centro di tutte le decisioni politiche non solo sanitarie, ma anche industriali, ambientali, sociali, economiche e fiscali.
2. Certezze sulle risorse per la sanità: stop alle periodiche revisioni al ribasso e rilancio del finanziamento pubblico.
3. Maggiori capacità di indirizzo e verifica dello Stato sulle Regioni nel pieno rispetto delle loro autonomie.
4. Costruire un servizio socio-sanitario nazionale, perché i bisogni sociali sono strettamente correlati a quelli sanitari.
5. Ridisegnare il perimetro dei LEA secondo evidenze scientifiche e princìpi di costo-efficacia e rivalutare la detraibilità delle spese mediche secondo gli stessi criteri.
6. Eliminare il superticket e definire criteri nazionali di compartecipazione alla spesa sanitaria equi e omogenei.
7. Piano nazionale contro gli sprechi in sanità per recuperare almeno 1 dei 2 euro sprecati ogni 10 spesi.
8. Riordino legislativo della sanità integrativa per evitare derive consumistiche e di privatizzazione.
9. Sana integrazione pubblico-privato e libera professione regolamentata secondo i reali bisogni di salute delle persone.
10. Rilanciare le politiche per il personale e programmare adeguatamente il fabbisogno di medici, specialisti e altri professionisti sanitari.
11. Finanziare ricerca clinica e organizzativa: almeno l’1% del fondo sanitario nazionale per rispondere a quesiti rilevanti per il SSN.
12. Programma nazionale d’informazione scientifica a cittadini e pazienti per debellare le fake-news, ridurre il consumismo sanitario e promuovere decisioni realmente informate.
I 12 punti del “piano di salvataggio”, costituiranno il riferimento dell’Osservatorio GIMBE per monitorare il programma del prossimo Esecutivo per la sanità, sia perché il diritto alla tutela della salute degli italiani è oggi più che mai condizionato da scelte politiche, sia perché in assenza di un programma di tale portata la graduale trasformazione verso un sistema sanitario misto sarà inesorabile, consegnando definitivamente alla storia la più grande conquista sociale dei cittadini italiani e sgretolando i princìpi di universalismo ed equità che da 40 anni costituiscono il DNA del nostro SSN. Ma se anche questo fosse il destino della sanità pubblica, il prossimo Esecutivo non potrà esimersi dall’avviare una rigorosa governance della fase di privatizzazione, al fine di proteggere le fasce più deboli della popolazione e ridurre le diseguaglianze.
APPENDICE
|
Box 1. 13a Conferenza Nazionale GIMBE: brief report Si è tenuta a Bologna il 2 marzo la 13a edizione della Conferenza Nazionale GIMBE alla quale sono intervenuti oltre 500 partecipanti provenienti da tutte le regioni e rappresentativi di tutte le professioni sanitarie. A cinque anni dal lancio della campagna #salviamoSSN, la Conferenza – interamente sostenuta dalla Fondazione GIMBE – ha puntato i riflettori sui risultati raggiunti e sulle sfide future che attendono la sanità pubblica e la ricerca biomedica, attraverso un propositivo confronto tra autorevoli esponenti di politica, management, professionisti sanitari, ricercatori, pazienti e cittadini. Nella lettura inaugurale il presidente Nino Cartabellotta ha fatto il punto sullo “stato di salute” del nostro Servizio Sanitario Nazionale (SSN) e presentato il “piano di salvataggio”, la cui attuazione sarà strettamente monitorata dall’Osservatorio GIMBE. Il palco della Conferenza ha ospitato poi un vivace confronto fra autorevoli esponenti delle Istituzioni, delle organizzazioni civiche e dell’industria, per fornire certezze a cittadini e pazienti sulla reale fruibilità dei nuovi LEA in maniera uniforme su tutto il territorio nazionale (box 2). Il forum “L’ecosistema delle evidenze: guidare la scienza, migliorare l’esistenza” ha quindi affrontato la necessità di integrare al meglio i sistemi di governance della ricerca con i bisogni del SSN: dal finanziamento alla produzione della ricerca, dalla sintesi degli studi all’integrazione delle evidenze nelle decisioni professionali e manageriali e alla comunicazione a cittadini e pazienti (box 3). Al termine del dibattito si è svolta la cerimonia di consegna del Premio Evidence 2018, assegnato alla Prof. Elena Cattaneo per sostenere continuamente l’inderogabile necessità di un “Sistema Ricerca Italia”, adeguatamente finanziato, gestito in maniera trasparente e basato sulla meritocrazia. Alla 12a Commissione Igiene e Sanità del Senato della Repubblica è andato il Premio Salviamo il Nostro SSN, per aver lasciato in eredità alla prossima legislatura, con l’indagine conoscitiva sulla sostenibilità del SSN, un mandato preciso sugli impegni che la politica deve onorare per salvare il Servizio sanitario nazionale. Nel Laboratorio Italia sono stati presentati 4 rilevanti progetti – selezionati fra gli oltre 200 abstract pervenuti – volti a promuovere un’assistenza sanitaria e sociale ad elevato value, contribuendo a migliorarne sicurezza, efficacia, appropriatezza, equità, coinvolgimento di cittadini e pazienti, efficienza. Kyriakoula Petropulacos (Regione Emilia Romagna) ha svelato gli ingredienti della ricetta vincente per la gestione delle liste d’attesa; Fulvio Moirano (Direttore Generale ATS Sardegna) con l’esempio virtuoso della Regione Sardegna ha dimostrato che il processo di riorganizzazione della rete ospedaliera secondo i criteri del DM 70/2015 è una mission possible; Oscar Bertetto (Direttore Rete Oncologica Piemonte e Valle d’Aosta) ha illustrato i risultati della ventennale esperienza della rete per favorire un accesso equo e tempestivo ai percorsi di prevenzione, diagnosi e cura dei pazienti oncologici. Nello Martini (Drugs & Health) ha presentato il progetto PDTA Lab, una piattaforma per la gestione regionale dei percorsi assistenziali. Nella sessione GIMBE4young, dedicata ai professionisti sanitari del futuro, sono stati presentati i risultati preliminari del progetto di ricerca “Insegnamento dell’Evidence-based Medicine nei Corsi di Laurea in Medicina e Chirurgia in Italia”, realizzato da GIMBE in collaborazione con il Segretariato Italiano Studenti in Medicina. Numerose le iniziative in campo per il 2018: dalla 6a edizione delle borse di studio per l’acquisizione dell’Evidence-based Practice core-curriculum alla 2a edizione del bando per la Summer School sulla Metodologia delle Sperimentazioni Cliniche, sostenuta da un grant non condizionante di Assogenerici; dal lancio del bando destinato agli specializzandi in Igiene e Medicina Preventiva per il corso avanzato “Strumenti e strategie di Clinical Governance per la sostenibilità del Servizio Sanitario Nazionale”, sostenuto da un grant non condizionante di MSD, all’assegnazione del GIMBE4young Award a Silvia Costantini (Università Politecnica delle Marche). La borsa di studio “Gioacchino Cartabellotta” è stata conferita a Vincenza Gianfredi (Università degli Studi di Perugia) per condurre lo studio “Analisi dei recepimenti regionali del Programma Nazionale per il Governo delle Liste d’attesa e valutazione dei piani aziendali attuativi”. |
|
Box 2. Le sfide dei nuovi LEA A quasi un anno dalla pubblicazione del DPCM sui nuovi LEA l’accessibilità alla maggior parte delle prestazioni incluse è ancora un lontano miraggio per cittadini e pazienti. Infatti, da un lato l’espansione del “paniere” LEA è coincisa con una fase di pesante definanziamento del SSN, dall’altro numerosi aspetti attuativi rimangono ancora al palo. Innanzitutto, i nomenclatori della specialistica ambulatoriale e protesica sono stati pubblicati in GURI senza le corrispondenti tariffe e, nonostante i ripetuti annunci, i “nomenclatori tariffari” non sono ancora disponibili. In secondo luogo, se il DPCM ha ampliato l’elenco inserendo oltre 110 nuove entità tra singole malattie rare e gruppi di malattie, non tutte le Regioni hanno adeguato le reti regionali con l’individuazione dei relativi presidi e registri regionali. Inoltre, la standardizzazione su tutto il territorio nazionale dei criteri di erogazione delle prestazioni dei nuovi LEA (dispositivi monouso, assistenza protesica, assistenza ambulatoriale, percorsi assistenziali integrati, etc.) è stata rimandata dal DPCM a successivi accordi sanciti dalla Conferenza permanente per i rapporti tra Stato, Regioni e Province autonome, su proposta del Ministro della Salute. Ancora, la Commissione nazionale per l’aggiornamento dei LEA e la promozione dell’appropriatezza nel Servizio sanitario nazionale non ha ancora formulato nessuna proposta di revisione, né è stata resa nota la metodologia per l’inserimento/esclusione delle prestazioni dei LEA, una carenza che rende estremamente complesso l’aggiornamento annuale delle prestazioni in un contesto caratterizzato da risorse limitate, continuo turnover tecnologico e necessità di mantenere elevato il consenso professionale e sociale. Last not but least, in questo contesto si innesta il mancato rinnovo di contratti e convenzioni e il rilancio delle politiche per il personale del SSN. Ne hanno discusso gli ospiti del forum “Le sfide dei nuovi LEA: sostenibilità, esigibilità, monitoraggio”: Filippo Anelli (FNOMCeO), Renato Botti (Conferenza Regioni e Province Autonome), Giuseppe Costa (Università di Torino), Angelo Lino Del Favero (Istituto Superiore di Sanità), Tiziana Frittelli (Federsanità-ANCI), Sabrina Nardi (Cittadinanzattiva), Nicoletta Luppi (MSD), Alberto Oliveti (ENPAM), Gabriele Pelissero (AIOP), Francesco Ripa di Meana (FIASO), Andrea Urbani (Ministero della Salute). |
|
Box 3. L’ecosistema delle evidenze scientifiche Negli ultimi anni la comunità scientifica ha spostato il dibattito dalle generiche critiche al movimento dell’Evidence-based Medicine alle problematiche che condizionano produzione, sintesi e trasferimento delle evidenze scientifiche. La “research on research” dimostra che tali processi presentano numerose criticità e sono scarsamente armonizzati: infatti, accanto all’inutile e costosa duplicazione di studi primari e secondari, persistono ampie zone grigie che impediscono di formulare raccomandazioni a favore o contro un intervento sanitario. Inoltre, consistenti gap tra ricerca e pratica determinano sia esiti di salute sub-ottimali, sia sprechi da sovra- e sotto-utilizzo di farmaci, dispositivi, test diagnostici e altri interventi sanitari. Secondo l’innovativo approccio proposto dalla Fondazione GIMBE, l’ecosistema delle evidenze scientifiche è influenzato da organismi viventi, ovvero gli stakeholders della sanità e della ricerca con le loro competizioni, collaborazioni e conflitti di interesse; l’ambiente, ovvero le determinanti sociali, culturali, economiche e politiche; le componenti non viventi, ovvero le evidenze scientifiche attraverso i processi di produzione, sintesi e integrazione nelle decisioni professionali, manageriali e di politica sanitaria, oltre che nelle scelte di cittadini e pazienti. Di conseguenza, è indispensabile integrare al meglio i sistemi di governance della ricerca con i bisogni del SSN: dal finanziamento alla produzione della ricerca, dalla sintesi degli studi all’integrazione delle evidenze nelle decisioni professionali e manageriali e alla comunicazione a cittadini e pazienti. In particolare, se le revisioni sistematiche devono sempre informare la decisione di condurre nuovi studi primari, il trasferimento delle evidenze deve sempre informare la loro produzione e sintesi, attraverso virtuosi programmi di ricerca e sviluppo. La crisi di sostenibilità di tutti i sistemi sanitari non consente più di rimborsare con il denaro pubblico interventi sanitari di efficacia non documentata, ma richiede di finanziare la ricerca comparativa indipendente. Questi i temi affrontati nel forum “L’ecosistema delle evidenze: guidare la scienza, migliorare l’esistenza”, a cui hanno preso parte autorevoli esponenti di Istituzioni, organizzazioni indipendenti e industria: Roberto Burioni (Università San Raffaele), Elena Cattaneo (Università di Milano), Maurizio De Cicco (Roche), Sergio Della Sala (CICAP), Silvio Garattini (Istituto Mario Negri), Giovanni Leonardi (Ministero della Salute), Walter Ricciardi (Istituto Superiore di Sanità). |



