Conference Report
Evidence 2016;8(3): e1000137 doi: 10.4470/E1000137
Pubblicato: 24 marzo 2016
Copyright: © 2016 Cartabellotta. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
La sostenibilità di tutti i sistemi sanitari è oggi una sfida globale per un mix di diversi fattori: il progressivo invecchiamento delle popolazioni, il costo crescente delle innovazioni, in particolare quelle farmacologiche, e il costante aumento della domanda di servizi e prestazioni da parte di cittadini e pazienti. Tuttavia, il concetto di sostenibilità non può essere ricondotto a una questione squisitamente finanziaria, perché un’aumentata disponibilità di risorse non permette di risolvere cinque questioni chiave ampiamente documentate nei paesi industrializzati:
- l’estrema variabilità nell’utilizzo di servizi e prestazioni sanitarie, non giustificata dalla eterogeneità clinica né dalle preferenze dei pazienti;
- gli effetti avversi dell’eccesso di medicalizzazione, in particolare overdiagnosis e overtreatment;
- le diseguaglianze conseguenti al sotto-utilizzo di servizi e prestazioni sanitarie dall’elevato value;
- l’incapacità di attuare efficaci strategie di prevenzione, specialmente quella non medicalizzata;
- gli sprechi, che si annidano a tutti i livelli.
Da quando la sostenibilità del SSN è divenuta una questione cruciale per il nostro Paese, la Fondazione GIMBE ha lanciato la campagna “Salviamo il Nostro SSN”, per diffondere a tutti i livelli la consapevolezza che la Sanità pubblica è una conquista sociale irrinunciabile da difendere e consegnare alle generazioni future. La Fondazione GIMBE ha identificato e analizzato le determinanti che stanno minando la sostenibilità del nostro SSN: tagli e sprechi in un contesto di continue scaramucce tra categorie professionali e sfrenato consumismo sanitario.
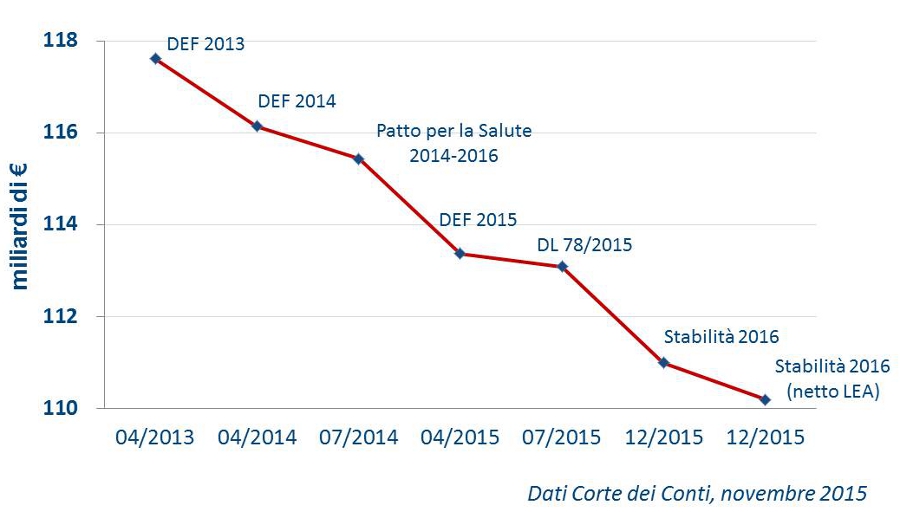
Definanziamento. In Italia la percentuale del PIL destinato alla spesa sanitaria è inferiore alla media OCSE e tra i paesi del G7 siamo ultimi per spesa pubblica e spesa totale, ma secondi solo agli USA per spesa out-of-pockete, a inequivocabile testimonianza che la politica si è progressivamente sbarazzata di una consistente quota di spesa pubblica, scaricandola sui cittadini, ignorando le raccomandazioni dell’OCSE che nel rapporto del gennaio 2015 ribadiva la necessità di “garantire che gli sforzi in atto per contenere la spesa sanitaria non vadano a intaccare la qualità dell’assistenza”. Nei fatti il definanziamento della sanità pubblica si sta pericolosamente avvicinando a una soglia che, oltre a compromettere la qualità dell’assistenza, riduce anche l’aspettativa di vita, mentre l’avanzamento strisciante dell’intermediazione assicurativa mina silenziosamente il modello di un servizio sanitario pubblico. Al di là degli slogan populisti, i dati sono incontestabili: oltre 30 miliardi di euro in meno dal 2012 al 2015 per effetto di varie manovre finanziarie. Il 2016 rappresenta un esempio emblematico: in 32 mesi, precipitando attraverso stime DEF e manovre, il finanziamento pubblico della sanità è crollato dagli ipotetici € 117,6 miliardi (aprile 2013) ai € 110,2 miliardi (dicembre 2015) (Figura 1).
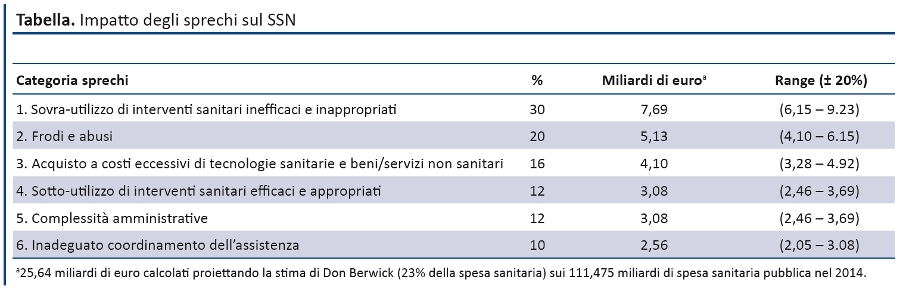
Sprechi. Se da un lato la politica investe sempre di meno nel SSN, si continuano a sprecare preziose risorse: una voragine di 25 miliardi che ogni anno viene assorbita da sovra e sottoutilizzo di servizi e prestazioni sanitarie, corruzione, acquisti a costi eccessivi, complessità amministrative e inadeguato coordinamento dell’assistenza (Tabella). Ecco perché le stime della Fondazione GIMBE sulle risorse disponibili per la Sanità sino al 2025 indicano che — indipendentemente dalla quota di finanziamento pubblico — la sostenibilità del SSN è strettamente legata al disinvestimento da sprechi e inefficienze. Infatti, in assenza di una strategia di sistema per ridurre gli sprechi e aumentare il value del denaro investito, una consistente quota della spesa sanitaria non produce alcun ritorno di salute. Indubbiamente, per alcune categorie di sprechi le Istituzioni stanno andando nella giusta direzione, almeno a livello normativo: anticorruzione, criteri di selezione dei direttori generali, acquisti centralizzati, patto per la sanità digitale. Rimangono ancora un lontano miraggio la riorganizzazione integrata tra ospedale e cure primarie (fortemente legata alle politiche sanitarie regionali) e soprattutto il contributo attivo dei professionisti nel definire in maniera condivisa servizi e prestazioni sanitarie da cui disinvestire. Infatti, se l’etica del razionamento appartiene alla politica, l’etica della riduzione degli sprechi è legata anche alla professionalità dei medici, con le loro prescrizioni diagnostico-terapeutiche. In tal senso, guidati da un equilibrato mix di evidenze e buonsenso, i medici dovrebbero collaborare con le Istituzioni per identificare gli interventi sanitari inefficaci, inappropriati e dal low value, che riducono l’efficacia dell’assistenza, aumentano i rischi e determinano un ingente spreco di risorse. E quando le evidenze scientifiche non supportano le richieste del paziente, il medico ha il dovere etico di rifiutarle per contribuire a riformulare l’imperativo socio-culturale more is better in less is more, vessillo di una medicina parsimoniosa.
Il framework GIMBE per il disinvestimento in sanità, presentato alla Conferenza, ha proprio l’obiettivo di guidare Regioni, Aziende e professionisti nel recupero di preziose risorse, con strumenti e azioni che agiscono sulle tre determinanti del sovra- e sotto-utilizzo: (ri)programmazione sanitaria, al fine di riallineare l’offerta di servizi e prestazioni ai reali bisogni di salute della popolazione; knowledge translation per migliorare il trasferimento delle evidenze alle decisioni professionali e ridurre l’inappropriatezza prescrittiva; informazione e coinvolgimento attivo di cittadini e pazienti per diminuire aspettative irrealistiche e domanda inappropriata. In questa direzione va anche il “confronto culturale in territorio neutrale” avviato dalla Fondazione GIMBE con i vertici di tutte le professioni sanitarie, che vuole ripartire dall’integrazione di competenze e responsabilità di tutti i professionisti sanitari in percorsi assistenziali basati sulle evidenze e centrati sul pazienti.
Salvare il SSN è una “missione possibile” ma ciascuno deve fare la sua parte sino in fondo perché la sostenibilità della sanità pubblica è nelle mani di Stato, Regioni, professionisti sanitari e cittadini: ecco perché la Fondazione GIMBE richiama tutti alle proprie responsabilità formulando precise richieste (box).
|
Box. Appello della Fondazione GIMBE PER SALVARE LA SANITÀ PUBBLICA LA FONDAZIONE GIMBE CHIEDE… … ALLO STATO DI:
…ALLE REGIONI DI:
…A TUTTI I PROFESSIONISTI SANITARI DI:
…A CITTADINI E PAZIENTI DI:
|
|
Appendice. 11a Conferenza Nazionale GIMBE: brief report Si è tenuta a Bologna il 4 marzo la 11a edizione della Conferenza Nazionale GIMBE alla quale sono intervenuti oltre 600 partecipanti provenienti da tutte le regioni e rappresentativi di tutte le professioni sanitarie. La Conferenza, sostenuta interamente dalla Fondazione GIMBE senza apporto di sponsor istituzionali o commerciali, ha puntato ancora una volta i riflettori sulla più grande conquista sociale dei cittadini italiani: un servizio sanitario pubblico, equo e universalistico da difendere e garantire alle future generazioni. Nella lettura inaugurale il Presidente Nino Cartabellotta, dopo aver presentato i dati sul definanziamento del SSN, ha illustrato il framework GIMBE per il disinvestimento in sanità, dimostrando che la riqualificazione della spesa sanitaria rappresenta una strategia irrinunciabile per la sostenibilità del SSN attraverso strumenti e azioni che agiscono sulle tre determinanti del sovra- e sotto-utilizzo: (ri)programmazione sanitaria, al fine di riallineare l’offerta di servizi e prestazioni ai reali bisogni di salute della popolazione; knowledge translation per migliorare il trasferimento delle evidenze alle decisioni professionali; informazione e coinvolgimento attivo di cittadini e pazienti al fine di ridurre aspettative e domanda inappropriata. Considerato che per salvare la Sanità pubblica tutti gli stakeholders devono mettere da parte interessi di categoria e sterili competizioni e intraprendere una nuova stagione di collaborazione, Alessandro Beux (TSRM), Antonio Bortone (CoNaPS), Roberta Chersevani (FNOMCeO), Beatrice Mazzoleni (IPASVI), Maria Vicario (FNCO) si sono confrontati in un animato forum sul valore dell’integrazione professionale. Nella sessione dedicata alla ricerca indipendente sono stati presentati in anteprima i risultati dello studio GIMBE-AIFA per conoscere il “fato” dei 207 progetti finanziati dall’AIFA. Quindi Silvio Garattini e Mario Melazzini si sono confrontati in un animato faccia a faccia sul futuro della ricerca indipendente in Italia, durante il quale il presidente dell’AIFA ha annunciato il riavvio del programma quale priorità del suo mandato. Il Premio Salviamo il Nostro SSN è stato conferito all’On. Sen. Emilia Grazia De Biasi — Presidente della Commissione Igiene e Sanità del Senato — per “difendere continuamente un servizio sanitario pubblico, equo e universalistico nell’ambito dell’attività parlamentare e in tutte le occasioni di dibattito pubblico, esprimendo quando necessario anche posizioni di dissenso con il Governo”. Il Premio Evidence è stato assegnato al Prof. Walter Ricciardi — Presidente dell’Istituto Superiore di Sanità e Professore Ordinario di Igiene e Medicina Preventiva all’Università Cattolica del Sacro Cuore — per “aver pubblicato rilevanti evidenze scientifiche nell’ambito della sanità pubblica e dell’organizzazione sanitaria, per aver contribuito alla formazione di base, specialistica e continua dei professionisti italiani con numerose monografie e per il suo impegno istituzionale nazionale e internazionale finalizzato a integrare la scienza nelle politiche sanitarie con il fine ultimo di tutelare la salute delle persone”. La borsa di studio “Gioacchino Cartabellotta” è stata assegnata ad Antonio Simone Laganà - Università degli Studi di Messina - per condurre uno studio sulla qualità delle linee guida prodotte in Italia. Infine, 8 progetti di eccellenza del Laboratorio Italia, realizzati nelle Aziende sanitarie utilizzando le evidenze scientifiche per guidare l’appropriatezza professionale e i reali bisogni dei pazienti per riorganizzare i servizi, hanno dimostrato che il processo di disinvestimento è una mission possible. Il GIMBE Award individuale è andato a Laura Cadorin (ULSS 9 Treviso) mentre l’ASL TO3 si è aggiudicata il GIMBE Award aziendale. |