Background
Ogni anno in Italia si verificano circa 196.000 episodi di stroke, di cui 80% nuovi episodi e 20% recidive; inoltre, si stima che il numero di pazienti sopravvissuti a un pregresso stroke, con esiti più o meno invalidanti, sia circa 913.000(1).
La disfagia è clinicamente presente nel 42-67% dei pazienti entro i primi 3 giorni dall’ictus e l’incidenza di polmonite da aspirazione entro i primi 5 giorni varia dal 19,5% al 42%2. Dalla disfagia derivano numerose conseguenze negative sull’esito clinico e funzionale, sulla mortalità e sulla durata della degenza: oltre alla malnutrizione, possibili complicanze determinate dalla disfagia sono l’aspirazione di materiale estraneo con conseguente polmonite da aspirazione, la disidratazione, la sepsi e la riduzione della qualità di vita(1,3,5).
Poiché nei pazienti con stroke la polmonite molto spesso consegue ad aspirazione, l’introduzione sistematica di un test di screening per la disfagia può ridurre significativamente il rischio di questa grave complicanza(2). Di conseguenza, tale problematica richiede un processo di sensibilizzazione dei professionisti sanitari, un approccio multidisciplinare per la definizione di adeguati percorsi assistenziali, una formazione continua, oltre a una corretta educazione del paziente e dei familiari(3,4).
L’adozione di un test di screening per la disfagia da parte di un team interdisciplinare può determinare una riduzione del rischio di polmonite, un miglioramento della qualità di vita del paziente, un miglioramento dell’efficacia ed efficienza degli interventi sanitari e una riduzione dei tempi di degenza(2,3).
Un monitoraggio standardizzato della deglutizione, attraverso semplici strumenti operativi, è indicato al fine di prevenire le complicanze secondarie alla disfagia(13). In letteratura vengono riportati diversi strumenti per la valutazione della disfagia(7,8,9,11):
- VFS: valutazione fluoroscopica della dinamica della deglutizione con registrazione video, nota anche come deglutizione al bario modificato(7).
- FEES: valutazione endoscopica della deglutizione che utilizza la registrazione video, è anche chiamata valutazione endoscopica della deglutizione con fibra ottica flessibile e utilizza la rinofaringolaringoscopia a fibre ottiche per valutare la fase faringea(7).
- Test FEESST: consiste in una valutazione endoscopica della deglutizione, con registrazione video della deglutizione, utilizza la rinofaringolaringoscopia a fibre ottiche per valutare la funzione deglutitoria e le funzioni correlate delle strutture del tratto aereo digestivo superiore unitamente al test della sensibilità(7).
- Test di deglutizione dell’acqua: ha esito positivo nel 61% dei casi entro 6 giorni dall’evento e nel 40% dei casi entro 7 giorni(9).
- Test di Daniels, costituito da una scheda che raccoglie 6 fattori di rischio per la disfagia e che correla una elevata probabilità di disfagia alla presenza di 2 sintomi(7).
- Il Toronto Badside Swallowing Test valuta i segni di difficoltà della deglutizione (soffocamento, tosse), la sensibilità faringea, la qualità della voce. Il grado di affidabilità è del 91%(9).
- Il Gugging Swallowing Screen (GUSS Test) si suddivide in tre step: la valutazione indiretta di deglutizione, il pre-test e il test vero e proprio. Un quarto step è finalizzato alla valutazione dopo la rimozione del SNG(2).
Una precoce e tempestiva rilevazione della disfagia, con una valutazione clinica standardizzata, oltre a prevenire gravi complicanze, evita il precoce e talora inappropriato posizionamento del SNG(13).
Nella stroke unit del Dipartimento di Neuroscienze dell’Azienda ULSS 18 di Rovigo erano utilizzati in maniera occasionale diversi test per lo screening della disfagia. Pertanto, in assenza di uno strumento standardizzato, la prevenzione delle complicanze veniva effettuata con l’inserimento precoce del SNG, per la reale difficoltà a identificare il grado e l’evoluzione della disfagia.
La variabilità dei comportamenti professionali, presente in tutti i setting assistenziali, può essere ridotta utilizzando strumenti condivisi (percorsi, procedure, protocolli) basati sulle evidenze scientifiche. Pertanto, nel maggio 2009 un gruppo di lavoro multiprofessionale ha implementato una strategia per introdurre in maniera sistematica lo screening della disfagia nei pazienti con stroke in fase acuta.
Obiettivi
L’obiettivo primario dello studio è l’introduzione sistematica nella pratica infermieristica del test di GUSS per lo screening della disfagia in tutti i pazienti con stroke in fase acuta. A seguito di tale innovazione abbiamo cercato di facilitare un’alimentazione precoce e naturale. Infine abbiamo valutato se l’introduzione del test di GUSS ha ridotto le complicanze della disfagia e l’introduzione inappropriata del SNG.
Metodi
Un gruppo di lavoro multidisciplinare costituito dai coordinatori infermieristici del Dipartimento di Neuroscienze, dal personale infermieristico, da un neurologo e una logopedista, ha effettuato una revisione della letteratura sulla gestione della disfagia. Da tale ricerca il gruppo di lavoro ha scelto il test di GUSS, strumento affidabile, di facile utilizzo che permette di identificare precocemente la disfagia del paziente con ictus in fase acuta. Il test guida il monitoraggio e l’eventuale trattamento dei problemi di deglutizione già nelle prime ore di degenza, rendendo possibile un approccio immediato al problema. Permette di alimentare subito il paziente per via naturale, salvo disfagia severa, migliorando la prognosi e la sfera psicologica, riduce il numero di posizionamenti di SNG e previene le complicanze(3,10).
Il test è stato sottoposto a un adattamento locale che ha previsto: la traduzione in italiano mantenendo i contenuti originali e i range dei punteggi assegnati per ciascuna fase; l’inserimento di note esplicative per ciascuna fase; la costruzione di un diagramma di flusso per supportare la valutazione dell’infermiere. Inoltre sono stati specificati quali interventi infermieristici devono essere attuati in base all’esito del test (rivalutazione, indicazioni per la nutrizione, eventuale valutazione logopedica).
La fase di implementazione ha previsto la condivisione dello strumento con il personale infermieristico e un percorso di formazione rivolto a medici e infermieri. Durante la fase di implementazione sono stati effettuati alcuni incontri per discutere casi, condividere la valutazione e risolvere dubbi e criticità.
Il test è stato somministrato a tutti i pazienti con stroke acuto ricoverati dal maggio 2009 a dicembre 2011. I coordinatori infermieristici hanno effettuato un monitoraggio continuo della somministrazione del test, tramite la raccolta dei seguenti dati: numero di test effettuati, episodi di polmonite da aspirazione, modalità di alimentazione dei pazienti, inserimento del SNG(12).
Risultati
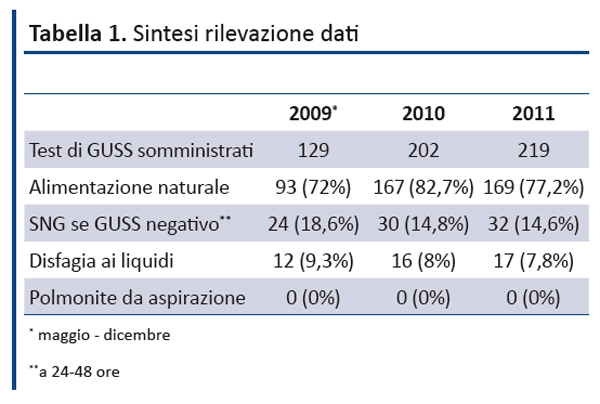
I risultati sono relativi al periodo maggio 2009 - dicembre 2011 (tabella 1).
Nel periodo maggio-dicembre 2009 il test è stato somministrato a tutti i pazienti con stroke acuto ricoverati (129/193): 93 pazienti (72%) sono riusciti ad assumer un’alimentazione naturale senza problemi di deglutizione. Non si è riscontrato nessun caso di polmonite da aspirazione, 12 pazienti (9,3%) hanno avuto disfagia ai liquidi e a 24 pazienti (18,6%) è stato posizionato il SNG.
Nel 2010 il test è stato somministrato a tutti i pazienti con stroke acuto ricoverati (202/294): di questi 167 (82,7%) si sono alimentati per via naturale, in 16 pazienti (8%) è stata riscontrata disfagia ai liquidi, il SNG è stato posizionato a 30 pazienti (14,8%), nessun paziente ha avuto polmonite da aspirazione.
Nell’anno 2011 il test è stato somministrato a tutti i pazienti con stroke acuto ricoverati (219/360): 169 (77,2%) si sono alimentati per via naturale, la disfagia ai liquidi ha interessato 17 pazienti (7,8%), sono stati posizionati 32 SNG (14,6%) e non sono stati rilevate polmoniti da aspirazione.
Discussione
I dati riportati si riferiscono a 32 mesi di utilizzo del test: accanto al progressivo aumento dei ricoveri nella stroke unit, si rileva che il numero di test somministrati è sostanzialmente invariato nel tempo. Inoltre, si nota una prevalenza dell’alimentazione naturale, rispetto al posizionamento del SNG, che si mantiene costante nel tempo. Non sono stati riscontrati episodi di polmonite da aspirazione, anche se non sono disponibili dati relativi al periodo precedente l’introduzione del test.
La disfagia ai liquidi è presente in media nell’8% dei pazienti: anche se questo dato non può essere confrontato con il periodo precedente, si mantiene costante nel tempo, dimostrando che il test è uno strumento utile all’infermiere per l’identificazione precoce della disfagia e la pianificazione degli interventi assistenziali.
I risultati ottenuti con l’implementazione del test di GUSS sono stati positivi: si è riscontrata l’assenza di episodi di aspirazione, evitando di intraprendere un’alimentazione naturale senza prima indagare le reali capacità di deglutizione del paziente nelle prime ore del ricovero.
Limiti
Oltre ai limiti generali conseguenti all’introduzione di un nuovo strumento nella pratica clinica, non sono state prese in considerazione alcune variabili quali patologie concomitanti, età, durata della degenza, tempi di somministrazione. Inoltre, non sono noti i dati relativi alle variabili prese in considerazione (inserimento SNG, polmonite da aspirazione, alimentazione) nel periodo precedente l’introduzione del GUSS test. Questo, ovviamente, non permette di confrontare in dati raccolti con un periodo before per stimare l’eventuale miglioramento dei processi e degli esiti conseguente all’introduzione del GUSS test.
Conclusioni
Il progetto ha permesso di introdurre uno strumento standardizzato, evidence-based e condiviso per la valutazione della disfagia del paziente con stroke in fase acuta. L’introduzione del test di GUSS per lo screening della disfagia è stata accettata positivamente dal personale infermieristico per la sua semplicità e affidabilità. Infatti permette di pianificare l’attività infermieristica sulle problematiche relative all’alimentazione, riducendo il ricorso al posizionamento del SNG nelle prime ore del ricovero, evitando problemi rilevanti quali il rischio di aspirazione. Il test di GUSS è tutt’ora in uso presso il Dipartimento di Neuroscienze, così come continua il monitoraggio delle variabili.