Ricerca originale
Evidence 2012;4(3): e1000009 doi: 10.4470/E1000009
Ricevuto: 23 gennaio 2012 Accettato: 10 marzo 2012 Pubblicato: 23 luglio 2012
Copyright: © 2012 Bernardi et al. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
Background. Il ricovero in terapia intensiva (TI) espone i pazienti a un consistente rischio di eventi avversi (EA). La rilevazione volontaria e anonima degli EA attraverso l’incident reporting (IR) è adottata nella nostra TI dal 2005 per la gestione del rischio clinico.
Obiettivi. Riportare i dati relativi alla segnalazione di EA con scheda di IR negli anni 2005-2010, insieme alle principali misure adottate dall’U.O. conseguentemente all’analisi dei rischi evidenziati dalle segnalazioni di EA.
Metodi. I due referenti per il rischio clinico (RRC) in TI, un medico e un infermiere, insieme a un incident report review group (IRRG) hanno individuato, in base alle segnalazioni, le criticità dei percorsi assistenziali da sottoporre ad azioni correttive, elaborate con l’intera equipe nel contesto di uno specifico piano formativo.
Risultati. Dal 2005 al 2010 sono state raccolte 243 schede di segnalazione di EA, di cui 81% non anonime. Sono state identificate 17 categorie di EA, tra cui le più frequenti sono legate a farmaci (34,4%), alla gestione delle vie aeree (13,9%) e ai cateteri venosi centrali (11%). Gli EA sono stati raggruppati per gravità effettiva come valutata dal medico RRC secondo la scala da 1 ad 8 contenuta nella scheda di IR. Sono stati segnalati 151 (62%) EA con gravità effettiva = 4 e 93 (38%) con gravità effettiva = 5. I 76 EA con stima di gravità futura = 5 e stima di frequenza futura > 1/anno in caso di nuova identificazione e i 93 EA di gravità effettiva = 5 sono stati sottoposti ad un’analisi più approfondita da parte dell’IRRG al fine di valutare l’opportunità di sottoporli a root causes analysis (RCA) e adottare azioni correttive.
Limiti. Affinché la segnalazione degli EA con IR abbia un ruolo chiave nel migliorare la sicurezza dei pazienti, è necessario che essa sia vissuta come un’opportunità di miglioramento delle cure, senza temere una colpevolizzazione dell’errore umano.
Conclusioni. L’analisi degli EA deve essere il più possibile condivisa e deve approfondire i fattori organizzativi e gestionali che possono aver contribuito all’EA. Il mantenimento nel tempo del sistema richiede che da esso scaturiscono cambiamenti nei percorsi assistenziali e nelle modalità organizzative finalizzati al miglioramento delle cure, della sicurezza del paziente e della riduzione dei contenziosi.
Background
Il sistema terapia intensiva (TI) è caratterizzato da notevole gravità dei pazienti ammessi, elevata complessità delle cure, necessità di integrazione tra i vari professionisti dell’equipe. La complessità del sistema TI espone i pazienti a un consistente rischio di eventi avversi (EA), in buona parte legati a errori umani, come già rilevato da Donchin nel 19951. Questo studio riportava, infatti, un’incidenza di 1.6 errori/paziente/24 ore, commessi in eguale misura da medici e infermieri e attribuibili soprattutto a problemi di comunicazione tra i componenti dell’equipe.
Nel 1995, in Australia è stato avviato un progetto nazionale per diffondere un sistema di incident reporting (IR), adottato anche nelle TI2,3,4, che si è dimostrato fondamentale per la gestione del rischio clinico, contribuendo a modificare comportamenti professionali sull’uso di apparecchiature, prescrizioni, somministrazione di farmaci, protocolli clinici e condizionando i programmi di formazione5. Negli USA è stato avviato nel 2001 l’Intensive Care Unit Safety Reporting System a cui hanno aderito 23 TI, segnalando 2075 EA nel periodo luglio 2002 - luglio 20046. In Europa, la rilevazione degli EA con IR in TI è stata effettuata in maniera occasionale7 e, recentemente, finalizzata alla creazione di un network per lo studio degli EA da farmaci8. Non sono riportate in letteratura esperienze di IR nelle TI italiane.
La TI dell’ospedale di Belluno ha partecipato nel 2005 alla sperimentazione regionale di un sistema di IR coordinato dall’Agenzia Regionale Socio-Sanitaria (ARSS) del Veneto. Tale iniziativa è conseguente all’approvazione dei requisiti per l’accreditamento istituzionale delle strutture sanitarie regionali, tra cui, relativamente alla gestione del rischio clinico: «l’organizzazione adotta apposita scheda/reporting per la segnalazione degli eventi avversi» ed «esiste un clinical incident reporting system operativo nell’organizzazione».
Nella nostra TI la rilevazione degli EA con IR è un’attività ordinaria sin dal 2005.
Obiettivi
Obiettivi principali dello studio erano: la sperimentazione di una scheda informatizzata di rilevamento degli EA e la relativa procedura informatica d’inserimento; l’analisi dei dati con la finalità di sviluppare un sistema di IR.
La scheda è stata progettata per ottenere informazioni su base volontaria sull’EA, sul contesto e sulle concause. L’iniziale esperienza con questo sistema di IR ha mostrato un’ampia e convinta adesione da parte dei professionisti della nostra TI9. A conclusione della fase preliminare si è quindi deciso di adottare il metodo della segnalazione volontaria di EA con relativa scheda di IR come strumento per il miglioramento continuo della qualità, attraverso il ciclo: “rilevazione del rischio – analisi/valutazione del rischio – adozione di misure correttive – valutazione di impatto”.
Il presente articolo riporta i dati relativi alla segnalazione volontaria di EA con scheda di IR da parte degli operatori della TI dell’ospedale di Belluno negli anni 2005-2010; inoltre, illustra il metodo adottato per fornire feedback agli operatori; infine, riporta le principali misure adottate dall’UO conseguenti all’analisi dei rischi evidenziati dalle segnalazioni di EA.
Metodi
L’ospedale di Belluno è dotato di tutte le specialità chirurgiche fatta eccezione per la cardiochirurgia. La TI una U.O. polivalente con 9 posti-letto: negli anni 2007 e 2008 le ammissioni sono state 450, il tasso di occupazione rispettivamente 77.7% e 73.9%, la mortalità in TI rispettivamente 13.8% e 16.3%, la mortalità intraospedaliera il 20.1% e il 21.6% (dati GiViTI).
Nel 2005, prima dell’avvio della sperimentazione regionale, è stato erogato un corso di formazione intraziendale sugli aspetti generali della gestione del rischio, sul metodo dell’IR, oltre che sugli obiettivi del progetto regionale. Sono stati quindi nominati due referenti per il rischio clinico (RRC) in TI, un medico e un infermiere, quali riferimenti professionali per il team della TI. Inoltre, è stata inoltre costituita l’Unità di Rischio di U.O., composta dal referente aziendale per la gestione del rischio clinico, dai due RRC di U.O., dal direttore e dal coordinatore nfermieristico dell’U.O. Questo team, impegnato nel 2005 nel progetto regionale, negli anni successivi ha svolto le seguenti attività: analisi periodica delle schede di IR, aggregazione degli EA per tipologia, individuazione degli EA da analizzare con la root cause analysis (RCA).
Dal 2008 la riunione mensile di questo team è stata aperta alla partecipazione volontaria di tutti professionisti della TI, dando vita a un Incident Report Review Group (IRRG) con il compito di individuare, sulla base della segnalazione degli EA, le criticità dei percorsi assistenziali suscettibili di azioni correttive. Infine, l’IRRG è stato il motore del piano formativo che, dal 2008, ha coinvolto tutti i professionisti della TI nel processo di revisione dei percorsi assistenziali individuati.
I dati sugli EA sono stati raccolti attraverso la scheda di IR già sperimentata nel 2005 e derivata da un adattamento di quella dell’Australian Incident Monitoring System8. La scheda, compilata volontariamente da professionisti che potevano mantenere l’anonimato, include una sezione descrittiva per riportare l’EA con testo libero e una sezione a scelta multipla in cui vengono riportati i dettagli dell’EA.
Il medico RRC di U.O. revisiona e completa le schede, se necessario dopo ricostruzione con intervista, e valuta l’impatto di ogni EA sul paziente secondo otto livelli di gravità (livello 1-2: near miss; livello 3-4: nessun danno per il paziente; livello 5-8: danno moderato, significativo, severo al paziente); inoltre, stima la frequenza attesa per anno e la potenziale gravità in caso di ri-accadimento dell’EA.
La raccolta e la gestione dei dati avviene con apposita procedura informatica gestita dall’ARSS della Regione Veneto e accessibile tramite internet. Tale procedura garantisce la riservatezza della trasmissione dei dati tramite crittografia della sessione di connessione, l’accesso differenziato per livelli ai soggetti autorizzate e la possibilità di estrapolare i dati a fini statistici.
Risultati
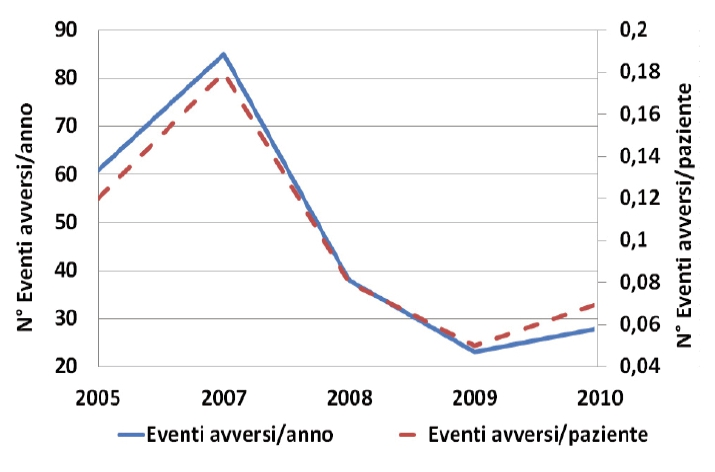
Durante un periodo di 5 anni (dal 2005 al 2010) nella TI dell’ospedale di Belluno sono state raccolte 243 schede di segnalazione spontanea di EA che hanno interessato 97 maschi (età media 61.7 anni) e 67 femmine (età media 65 anni). La figura 1 riporta il numero di EA/anno e di EA/paziente segnalati dal 2005 al 2010.
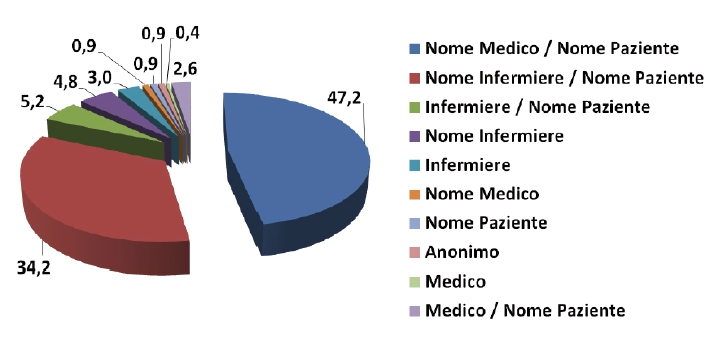
La figura 2 mostra che, nonostante la possibilità di mantenere l’anonimato nella segnalazione di EA, 188/231 (81%) schede di IR non sono anonime. In particolare, 109/231 schede di IR riportano sia il nome del medico segnalatore sia quello del paziente e 79/231 sia il nome dell’infermiere che ha segnalato, sia il nome del paziente. Le schede complete con il nome del segnalatore (medico/infermiere), il nome, il genere e l’età del paziente sono 146/231 (63%).
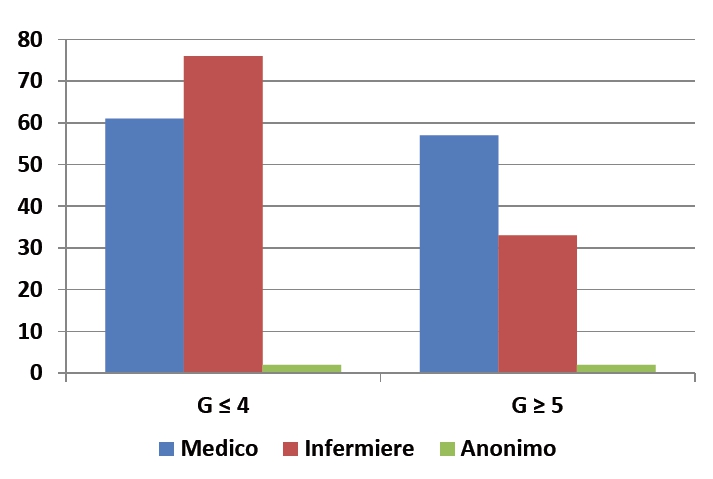
Complessivamente i medici hanno segnalato 118 EA e gli infermieri 109: gli infermieri un numero maggiore di EA con gravità = 4 e i medici più EA con gravità ≥ 5 (Figura 3).
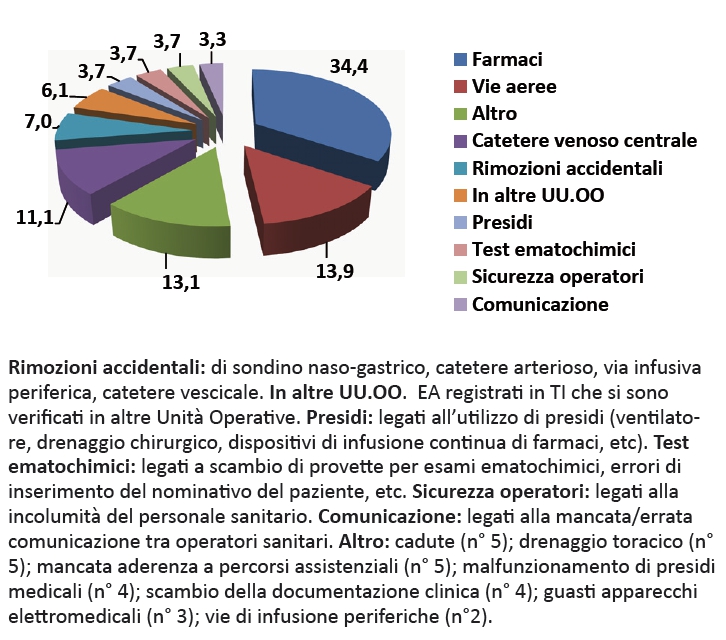
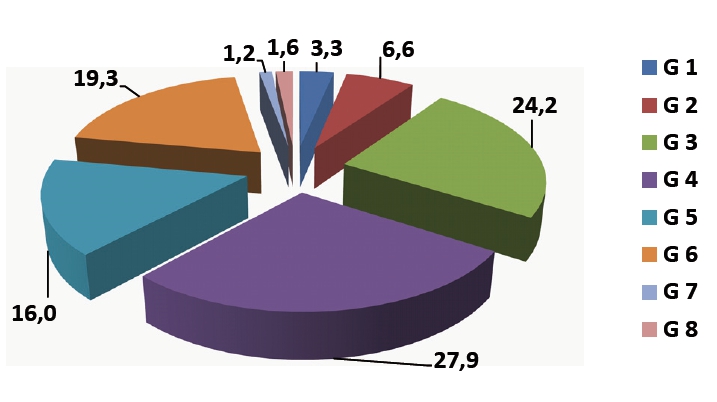
Gli EA segnalati sono stati classificati in 17 categorie omogenee (Figura 4), tra cui quelle più frequenti sono state le EA da farmaci (34.4%), quelle da gestione delle vie aeree (13.9%) e da gestione dei cateteri venosi centrali (11%). Inoltre, gli EA sono stati raggruppati per gravità effettiva valutata dal medico RRC secondo la scala da 1 ad 8 contenuta nella scheda di IR. La figura 5 riporta la percentuale degli EC secondo gravità effettiva: in particolare, sono stati individuati 151 EA con gravità effettiva = 4 (62%) e 93 con gravità effettiva ≥ 5 (38%).
Al fine di valutare l’opportunità di sottoporli a RCA e di adottare azioni correttive, sono stati sottoposti a un’analisi più approfondita da parte dell’IRRG sia i 93 EA di gravità effettiva ≥ 5, sia i 76 EA con stima di gravità futura ≥ 5 e stima di frequenza futura > 1/anno in caso di ri-accadimento, indipendentemente dalla gravità (Appendice 1).
Nel 2009 è stata effettuata la revisione dei percorsi assistenziali associati al maggiore rischio di EA, in un percorso formativo residenziale accreditato dalla Regione Veneto (39 crediti ECM). Negli anni successivi (2010 e 2011) è stata utilizzata lo strumento della formazione sul campo per continuare tale attività di miglioramento sulla base della revisione continua della mappatura del rischio secondo l’analisi degli EA.
Discussione
Il numero assoluto di segnalazioni è diminuito progressivamente nel corso degli anni (Figura 1), ma la percentuale di EA con gravità ≥ 5 è aumentata dal triennio 2005-2008 al biennio 2009-2010 (30% vs 54% del totale), indicando un’attenzione sempre maggiore agli EA con esiti più gravi.
La maggior parte delle segnalazioni non anonime trova giustificazione nella consapevolezza dei professionisti che esse non hanno intenti punitivi o colpevolizzanti; i dati raccolti vengono invece analizzati e discussi dall’equipe con l’obiettivo di migliorare gli aspetti clinico-organizzativi potenzialmente associati agli EA.
Gli EA da farmaci in TI sono molto frequenti8,10,11,12 e possono verificarsi in tutte le fasi del processo di gestione dei farmaci. Anche nel nostro studio, gli EA da farmaci sono quelli più numerosi (84) e presenti in tutte le fasi: somministrazione (28), prescrizione (45), preparazione (10) e conservazione (1). Tra gli EA da farmaci 19 conseguono a errate modalità di somministrazione in infusione continua per pompa-siringa; 10 hanno riguardato farmaci “ad alto livello di attenzione” (7 casi insulina, 2 remifentanil, 1 midazolam). In 4 casi si è trattato di errori di prescrizione, in altrettanti di errori di preparazione delle pompa-siringa. Nonostante il numero elevato di EA di questo tipo, non vi sono stati EA con gravità ≥ 5. L’analisi degli EA legati ai farmaci è stata condotta da un gruppo di lavoro che ha elaborato il “Manuale per la gestione farmaci di U.O. ed. 2010” con i seguenti contenuti: posologia e modalità di preparazione e somministrazione dei farmaci impiegati in TI; modalità ordinaria di prescrizione in grafica (principio attivo, prescrizione anticipata/sospesa, abbreviazioni, etc.); modalità operative per prescrizione verbale/telefonica e prescrizione “al bisogno”; farmaci e nutrizione enterale (frantumabilità, interazioni, ecc.); protocollo infermieristico per somministrazione di antibiotici (diluizioni, intervallo di somministrazione); modalità di gestione degli stupefacenti; revisione dei protocolli per l’allestimento dei carrelli in TI.
Gli EA legati alla gestione delle vie aeree sono stati 34. In 5 casi è stato sostituito il tubo endotracheale in quanto completamente ostruito. Vi sono stati 17 casi di estubazione accidentale e 3 casi di decannulazione tracheotomica accidentale. Gli EA con gravità = 4 sono 7, mentre gli EA con gravità ≥ 5 sono 27, 1 dei quali di gravità 8, generato al di fuori della TI e riguardante una decannulazione tracheotomica accidentale. L’analisi degli EA legati alla gestione delle vie aeree ha portato all’elaborazione di una procedura infermieristica di U.O. sulla gestione del paziente sottoposto a ventilazione meccanica e di una procedura aziendale relativa alla gestione del paziente tracheotomizzato. Infatti, il crescente numero di pazienti tracheotomizzati in TI e il rischio di EA gravi dopo il trasferimento nei reparti di degenza è ben documentato nel database dell’UK Patient Safety Agency, con 968 EA fra il 2005 e il 2007, di cui 453 con danni al paziente, di cui 15 hanno contribuito al decesso13.
Gli EA legati alla gestione dei CVC sono stati 27, tra cui 7 episodi di pneumotorace e 11 di avvenuta o evitata rimozione di CVC. Vi sono stati 21 EA di gravità ≥ 5, e uno di gravità 8, per le condizioni del paziente.
La rimozione accidentale di dispositivi in 32 casi è stata correlata a una inefficace gestione sia della analgesia/sedazione, sia della contenzione farmacologica e fisica, che ha contribuito anche ai 5 casi segnalati di caduta, con un rischio serio per la sicurezza dei pazienti in TI14. Di conseguenza, è stato istituito un gruppo di lavoro per la stesura di “Linee-Guida per la gestione della contenzione in TI”, soddisfacendo anche una raccomandazione chiave richiesta dai valutatori del Canadian Council for Health Service Accreditation (CCHSA) che nel 2009 ha rilasciato l’accreditamento d’eccellenza al nostro ospedale.
Sono stati segnalati anche 15 EA avvenuti precedentemente al ricovero in TI che sono stati analizzati con i referenti delle UU.OO. coinvolte al fine di ottimizzare i percorsi assistenziali comuni. In particolare, un gruppo di lavoro multidisciplinare ha effettuato la revisione del percorso di accoglienza in pronto soccorso del paziente politraumatizzato. Questa categoria di EA ha presentato 13/15 EA di gravità ≥ 5. In essa sono confluiti 4 EA registrati nel periodo postoperatorio di pazienti sottoposti a intervento chirurgico e quindi ammessi in TI per carenze perioperatorie, 3 dei quali hanno avuto gravità≥ 5, stima di gravità futura ≥ 5 e stima di frequenza futura >1/anno in caso di ri-accadimento. Anche in questi 3 casi la revisione da parte dell’IRRG è stata condotta insieme alle strutture coinvolte nella genesi dell’EA.
Gli EA conseguenti alla comunicazione risultano la prima causa di errore nelle RCA degli eventi sentinella della Joint Commission on Accreditation of Healthcare Organization. Numerosi standard di accreditamento nonché raccomandazioni ministeriali per la sicurezza riguardano la trasmissione delle informazioni e la comunicazione fra operatori15. La comunicazione con i sanitari è inoltre il principale motivo di insoddisfazione dei pazienti e dei familiari in TI e la malpractice relazionale costituisce la causa della maggioranza dei contenziosi tra professionisti sanitari e familiari16. L’abilità comunicativa è da considerarsi, insieme alla capacità di lavorare in gruppo e di prendere decisioni, tra le cosiddette non-technical skills, che risultano fattori contribuenti in molti EA in TI17. Nella nostra casistica sono stati riportati solo 8 EA generati da comunicazione incompleta o assente tra il personale sanitario oppure tra il personale sanitario ed i familiari dei pazienti. Riteniamo che tale risultato “in controtendenza” sia il frutto di una particolare attenzione per gli aspetti comunicativi da parte dei professionisti sanitari della nostra TI, nonchè della presenza di numerose istruzioni: compilazione della diaria clinica, dei rapporti di consegne, delle lettere di trasferimento, delle consegne fra operatori; informazione e consenso all’atto sanitario, comunicazione di cattive notizie a pazienti e familiari (tra cui la comunicazione degli EA), rapporto con i mass-media.
Tra le categorie di EA poco rappresentati, quella relativa ai “Percorsi clinico-assistenziali indeguati o assenti” conta 2 EA di gravità pari a 8 ed un EA pari a 7 su 5 sole segnalazioni. Solo per una di esse (trombosi post-operatoria di stent coronarico) si è proceduto a RCA, che ha motivato l’istituzione di gruppo di lavoro GdL multidisciplinare per redigere un percorso assistenziale sulla gestione perioperatoria dei pazienti con stent coronarico e/o antiaggregazione.
Limiti
A dieci anni dalla pubblicazione del rapporto To err is human del National Institute of Health, nonostante una maggiore attenzione alla sicurezza del paziente, i risultati effettivi dell’adozione di misure per ridurre gli EA non sembrano segnare passi in avanti significativi18. I sistemi di segnalazione degli EA con IR hanno svolto un ruolo chiave nel migliorare la sicurezza nel trasporto aereo e ferroviario e nelle centrali nucleari, ma l’opportunità di un loro utilizzo per migliorare la sicurezza dei pazienti stenta a diffondersi19. Peraltro, a differenza di altri sistemi adottabili per raccogliere informazioni utili alla gestione del rischio clinico (revisione di cartelle, analisi dei reclami, etc.), la segnalazione volontaria degli EA con scheda di IR consente una raccolta strutturata di informazioni sugli EA provenienti dal contesto stesso in cui l’evento si è verificato, permettendo di delineare il profilo di rischio di attività specifiche e di adottare azioni di miglioramento condivise nell’equipe e adottabili nello specifico contesto organizzativo20.
Conclusioni
La diffusione di un sistema strutturato di IR poggia sulla consapevolezza dei professionisti e dell’organizzazione che la segnalazione di un EA può generare l’opportunità di miglioramento. Questo richiede che la metodologia dell’IR rispetti alcuni requisiti fondamentali. Innanzitutto, i professionisti sanitari devono avere la certezza che i dati non vengono utilizzati con lo scopo di colpevolizzare l’errore umano, ma con quello di migliorare la qualità delle cure; in secondo luogo, l’analisi degli EA deve approfondire i fattori organizzativi e gestionali che possono aver contribuito all’EA, e non limitarsi solo a quelli legati ai comportamenti professioniali21; infine, per mantenere nel tempo il sistema è necessario sia che i professionisti percepiscano continuamente sia i cambiamenti finalizzati al miglioramento della qualità delle cure, alla sicurezza del paziente, alla riduzione dei contenziosi, sia un pieno supporto della Direzione dell’U.O. e dell’azienda a tutti i cambiamenti richiesti da questo approccio.
Affiliazione degli Autori
Lorenzo Bernardi, Medico Chirurgo, Ospedale “San Martino” di Belluno, U.O.A. di Anestesia e Rianimazione
Davide Mazzon, Medico Chirurgo, Ospedale “San Martino” di Belluno, Direttore della U.O.A. di Anestesia e Rianimazione
Moira Bernard, Medico Chirurgo, Ospedale “San Martino” di Belluno, U.O.A. di Anestesia e Rianimazione
Fabrizia Carlin, Medico Chirurgo, Ospedale “San Martino” di Belluno, U.O.A. di Anestesia e Rianimazione
Chiara Da Damos, Medico Chirurgo, Ospedale “San Martino” di Belluno, U.O.A. di Anestesia e Rianimazione
Roberto Pianon, Medico Chirurgo, Ospedale “San Martino” di Belluno, U.O.A. di Anestesia e Rianimazione
Daniele Poole, Medico Chirurgo, Ospedale “San Martino” di Belluno, U.O.A. di Anestesia e Rianimazione
Raul Bucciarelli, Medico Chirurgo, Ospedale “San Martino” di Belluno, U.O.A. di Anestesia e Rianimazione
Pierluigi Trevisan, Medico Chirurgo, Ospedale “San Martino” di Belluno, U.O.A. di Anestesia e Rianimazione
Giuseppe Rubino, Medico Chirurgo, Ospedale “San Martino” di Belluno, U.O.A. di Anestesia e Rianimazione
Contributo degli Autori
Ideazione e disegno dello studio: Lorenzo Bernardi, Davide Mazzon, Moira Bernard, Fabrizia Carlin, Chiara Da Damos, Roberto Pianon, Daniele Poole, Raul Bucciarelli, Pierluigi Trevisan, Giuseppe Rubino
Acquisizione, analisi e interpretazione dei dati: Lorenzo Bernardi, Davide Mazzon
Stesura dell’articolo: Lorenzo Bernardi, Davide Mazzon
Revisione critica di importanti contributi intellettuali: Lorenzo Bernardi, Davide Mazzon, Moira Bernard, Fabrizia Carlin, Chiara Da Damos, Roberto Pianon, Daniele Poole, Raul Bucciarelli, Pierluigi Trevisan, Giuseppe Rubino
Approvazione finale della versione da pubblicare: Lorenzo Bernardi, Davide Mazzon, Moira Bernard, Fabrizia Carlin, Chiara Da Damos, Roberto Pianon, Daniele Poole, Raul Bucciarelli, Pierluigi Trevisan, Giuseppe Rubino
Disclosure dei conflitti di interesse
Nessuno dichiaratoIndirizzo per la corrispondenza
lorenzo.bernardi@ulss.belluno.itProvenienza
Non commissionato, sottoposto a peer reviewFonti di finanziamento
NessunaApprovazione comitato etico
Non richiestaRingraziamenti
Si ringraziano gli Infermieri della Terapia Intensiva dell’Ospedale di Belluno per il fondamentale contributo nella segnalazione degli EA e nell’elaborazione di azioni correttive per il miglioramento dei percorsi clinico-assistenziali.
Si ringrazia il Dott. Claudio Bianchin, Responsabile aziendale per la sicurezza del paziente, per i contributi forniti in qualità di docente ai nostri corsi di formazione sulla gestione del rischio clinico in TI.
Pagina aggiornata il 23/luglio/2012



